Lääkevaste eosinofilialla ja systeemisillä oireilla (DRESS), joka tunnetaan myös nimellä lääkeaineen aiheuttama yliherkkyysoireyhtymä, on vakava T-solujen välittämä ihoreaktio, jolle on ominaista ihottuma, kuume, sisäelinten vaurioituminen ja systeemiset oireet tiettyjen lääkkeiden pitkäaikaisen käytön jälkeen.
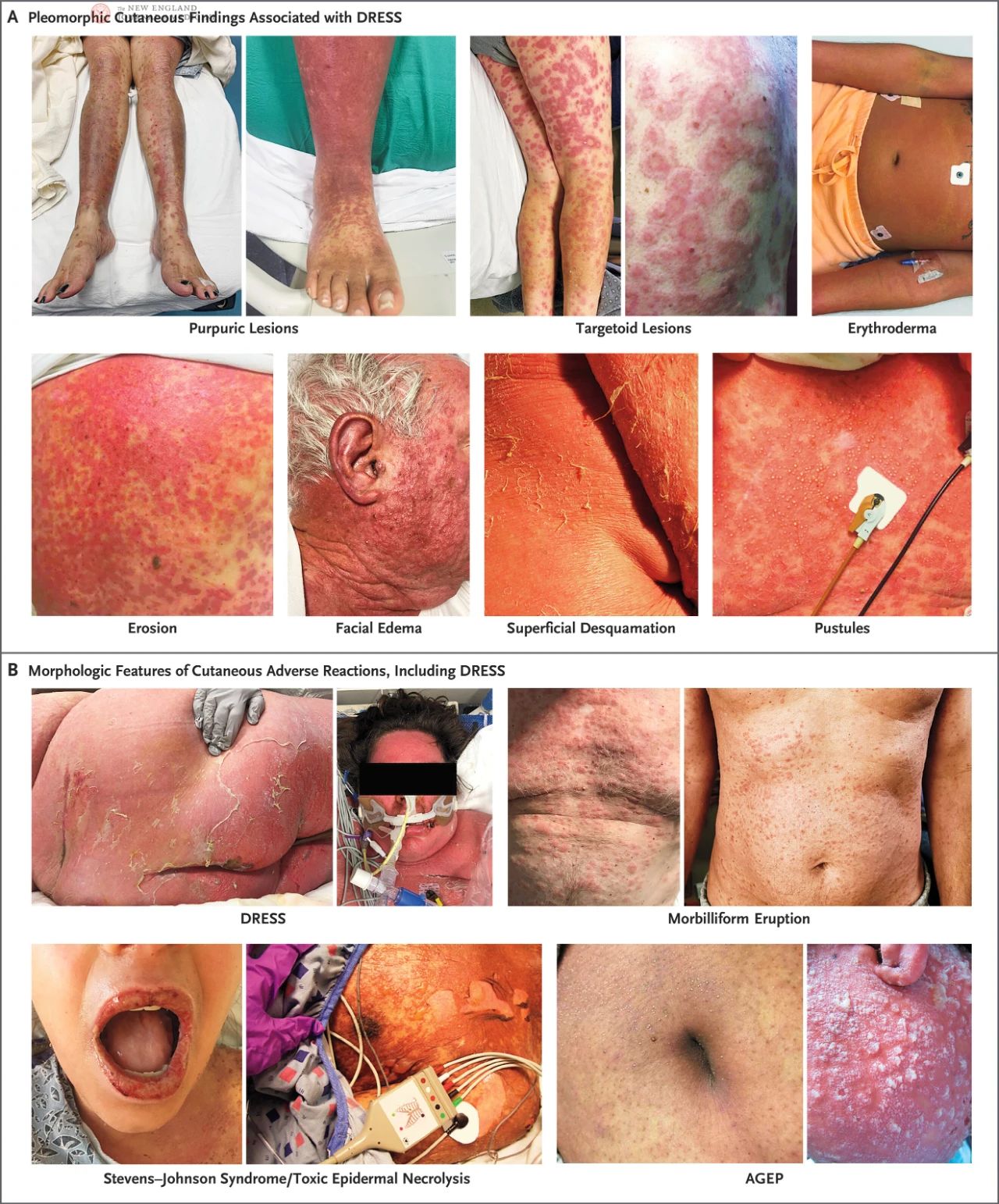
DRESS-oireyhtymää esiintyy noin yhdellä 1 000:sta–1 10 000:sta lääkettä saavasta potilaasta riippuen oireen aiheuttavan lääkkeen tyypistä. Suurin osa DRESS-tapauksista johtui viidestä lääkkeestä esiintyvyysjärjestyksessä laskevassa järjestyksessä: allopurinoli, vankomysiini, lamotrigiini, karbamatsepiini ja trimetopridiini-sulfametoksatsoli. Vaikka DRESS on suhteellisen harvinainen, se aiheuttaa jopa 23 % sairaalahoidossa olevien potilaiden ihoreaktioista. DRESS-oireyhtymän ennakko-oireita (lääkevaste eosinofilialla ja systeemisillä oireilla) ovat kuume, yleinen huonovointisuus, kurkkukipu, nielemisvaikeudet, kutina, ihon polttelu tai näiden yhdistelmä. Tämän vaiheen jälkeen potilaille kehittyy usein tuhkarokkoa muistuttava ihottuma, joka alkaa vartalosta ja kasvoista ja leviää vähitellen peittäen lopulta yli 50 % kehon ihosta. Kasvojen turvotus on yksi DRESS-oireyhtymän tyypillisistä piirteistä ja voi pahentaa tai johtaa uusiin vinoihin korvalehden poimuihin, mikä auttaa erottamaan DRESS-oireyhtymän komplisoitumattomasta tuhkarokkoa muistuttavasta lääkeihottumasta.
DRESS-oireyhtymää (DRESS) sairastavilla potilailla voi esiintyä erilaisia ihomuutoksia, kuten urtikariaa, ekseemaa, jäkälämäisiä muutoksia, exfoliatiivista dermatiittia, eryteemaa, maalitaulumaisia leesioita, purppuraa, rakkuloita, märkärakkulia tai näiden yhdistelmiä. Samalla potilaalla voi olla useita ihomuutoksia samanaikaisesti, tai ne voivat muuttua taudin edetessä. Tummempiihoisilla potilailla varhainen eryteema ei välttämättä ole havaittavissa, joten se on tutkittava huolellisesti hyvissä valaistusolosuhteissa. Märkärakkulat ovat yleisiä kasvoilla, kaulalla ja rinnassa.
Prospektiivisessa ja validoidussa European Registry of Serious Cutaneous Adverse Reactions (RegiSCAR) -tutkimuksessa 56 %:lle DRESS-potilaista kehittyi lievää limakalvotulehdusta ja -eroosia, ja 15 %:lla potilaista limakalvotulehdus levisi useisiin kohtiin, useimmiten suunieluun. RegiSCAR-tutkimuksessa useimmilla DRESS-potilaista oli systeemisten imusolmukkeiden suureneminen, ja joillakin potilailla imusolmukkeiden suureneminen jopa ennen iho-oireita. Ihottuma kestää yleensä yli kaksi viikkoa ja sen toipumisaika on pidempi, ja sen pääoire on pinnallinen hilseily. Lisäksi, vaikkakin erittäin harvinaista, on pieni määrä DRESS-potilaita, joilla ei välttämättä ole ihottumaa tai eosinofiliaa.
DRESS-oireyhtymän systeemiset leesiot esiintyvät yleensä veressä, maksassa, munuaisissa, keuhkoissa ja sydämessä, mutta lähes kaikki elinjärjestelmät (mukaan lukien umpieritys, ruoansulatuskanava, neurologinen järjestelmä, silmä ja reumajärjestelmät) voivat olla vaurioituneet. RegiSCAR-tutkimuksessa 36 prosentilla potilaista oli vaurioitunut ainakin yksi ihon ulkopuolinen elin ja 56 prosentilla kaksi tai useampi elin. Epätyypillinen lymfosytoosi on yleisin ja varhaisin hematologinen poikkeavuus, kun taas eosinofilia esiintyy yleensä taudin myöhemmissä vaiheissa ja voi jatkua.
Ihon jälkeen maksa on yleisimmin vaurioitunut kiinteä elin. Kohonneita maksaentsyymiarvoja voi esiintyä ennen ihottuman ilmaantumista, yleensä lievemmässä määrin, mutta ne voivat toisinaan olla jopa 10 kertaa normaalin ylärajaa korkeammat. Yleisin maksavaurion tyyppi on kolestaasi, jota seuraa sekakolestaasi ja maksasoluvaurio. Harvinaisissa tapauksissa akuutti maksan vajaatoiminta voi olla niin vakava, että se vaatii maksansiirron. DRESS-tapauksissa, joihin liittyy maksan toimintahäiriö, yleisin patogeeninen lääkeryhmä on antibiootit. Systemaattisessa katsauksessa analysoitiin 71 potilasta (67 aikuista ja 4 lasta), joilla oli DRES:iin liittyviä munuaisseurauksia. Vaikka useimmilla potilailla on samanaikainen maksavaurio, yhdellä viidestä potilaasta oli vain yksittäinen munuaisvaurio. Antibiootit olivat yleisimmät munuaisvaurioihin liittyvät lääkkeet DRESS-potilailla, ja vankomysiini aiheutti 13 prosenttia munuaisvaurioista, jota seurasivat allopurinoli ja kouristuslääkkeet. Akuutille munuaisvauriolle oli ominaista kohonnut seerumin kreatiniinipitoisuus tai glomerulusten suodatusnopeuden lasku, ja joissakin tapauksissa niihin liittyi proteinuriaa, oliguriaa, hematuriaa tai kaikkia kolmea. Lisäksi hematuriaa tai proteinuriaa voi esiintyä vain yksittäistä kertaa, tai virtsaamista ei ehkä tule lainkaan. 30 %:lla potilaista (21/71) oli munuaiskorvaushoitoa, ja vaikka monien potilaiden munuaisten toiminta palautui, oli epäselvää, oliko pitkäaikaisia jälkiseurauksia. Keuhkoihin liittyvää osallisuutta, jolle on ominaista hengenahdistus, kuiva yskä tai molemmat, raportoitiin 32 %:lla DRESS-potilaista. Yleisimpiä kuvantamistutkimuksissa havaittuja keuhkopoikkeavuuksia olivat interstitiaalinen infiltraatio, akuutti hengitysvaikeusoireyhtymä ja pleuraeffuusio. Komplikaatioita ovat akuutti interstitiaalinen keuhkokuume, lymfosyyttinen interstitiaalinen keuhkokuume ja pleuriitti. Koska keuhkojen DRESS-oireyhtymä diagnosoidaan usein virheellisesti keuhkokuumeeksi, diagnoosi vaatii suurta valppautta. Lähes kaikkiin keuhkoihin liittyvään tapaukseen liittyy muita kiinteitä elintoimintojen häiriöitä. Toisessa systemaattisessa katsauksessa jopa 21 %:lla DRESS-potilaista oli sydänlihastulehdus. Sydänlihastulehdus voi viivästyä kuukausia sen jälkeen, kun muut DRESS-oireet ovat hävinneet, tai jopa jatkua. Tyypit vaihtelevat akuutista eosinofiilisestä myokardiitista (remissio lyhytaikaisella immunosuppressiivisella hoidolla) akuuttiin nekrotisoivaan eosinofiiliseen myokardiittiin (kuolleisuus yli 50 % ja mediaanieloonjäämisaika vain 3–4 päivää). Myokardiittia sairastavilla potilailla esiintyy usein hengenahdistusta, rintakipua, takykardiaa ja hypotensiota, joihin liittyy kohonneita sydänlihasentsyymiarvoja, muutoksia EKG:ssä ja kaikukardiografisia poikkeavuuksia (kuten perikardiaalinen effuusio, systolinen toimintahäiriö, kammioväliseinämän hypertrofia ja biventrikulaarinen vajaatoiminta). Sydämen magneettikuvaus voi paljastaa endometriumin leesioita, mutta lopullinen diagnoosi vaatii yleensä endometriumin biopsian. Keuhkojen ja sydänlihaksen osallisuus on harvinaisempaa DRESS-oireyhtymässä, ja minosykliini on yksi yleisimmistä indusoivista aineista.
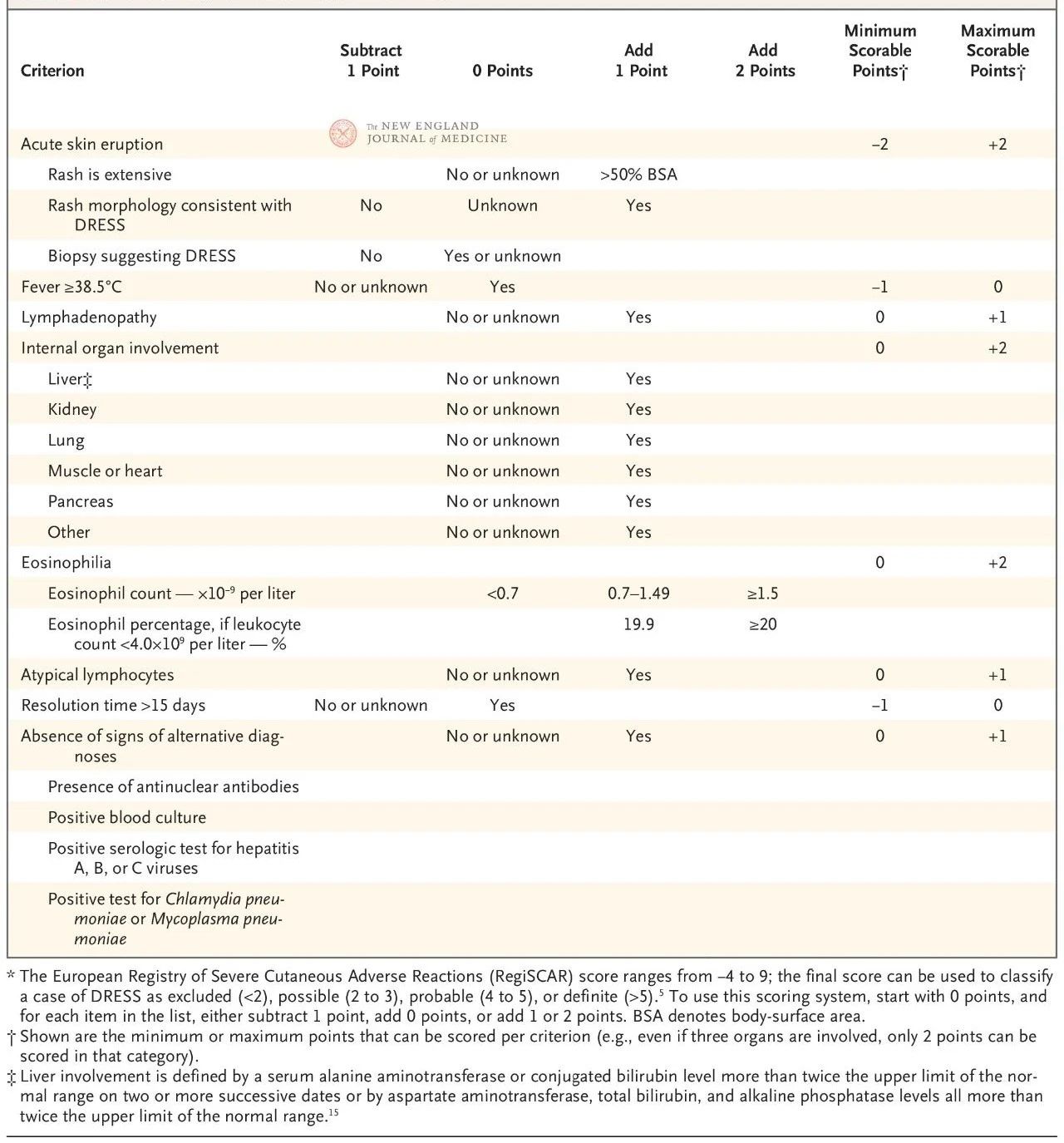
Eurooppalainen RegiSCAR-pisteytysjärjestelmä on validoitu ja sitä käytetään laajalti DRESS-oireyhtymän diagnosoinnissa (taulukko 2). Pisteytysjärjestelmä perustuu seitsemään ominaisuuteen: ydinlämpötila yli 38,5 °C; suurentuneet imusolmukkeet vähintään kahdessa kohdassa; eosinofilia; epätyypillinen lymfosytoosi; ihottuma (peittää yli 50 % kehon pinta-alasta, tyypilliset morfologiset ilmentymät tai histologiset löydökset, jotka ovat yhdenmukaisia lääkeherkkyyden kanssa); ihon ulkopuolisten elinten vaurioituminen; ja pitkittynyt remissio (yli 15 päivää).
Pisteet vaihtelevat välillä −4–9, ja diagnostinen varmuus voidaan jakaa neljään tasoon: alle 2:n pisteet osoittavat, ettei sairautta ole, 2–3 todennäköistä sairautta, 4–5 erittäin todennäköistä sairautta ja yli 5 DRESS-diagnoosia. RegiSCAR-pisteet ovat erityisen hyödyllinen mahdollisten tapausten retrospektiivisessa validoinnissa, koska potilaat eivät välttämättä ole täyttäneet kaikkia diagnostisia kriteerejä taudin alkuvaiheessa tai he eivät ole saaneet pisteytykseen liittyvää täydellistä arviointia.
DRESS on erotettava muista vakavista ihoreaktioista, kuten SJS:stä ja siihen liittyvistä sairauksista, toksisesta epidermaalisesta nekrolyysistä (TEN) ja akuutista yleistyneestä hilseilevästä märkärupista (AGEP) (kuva 1B). DRESS:n itämisaika on yleensä pidempi kuin muiden vakavien ihoreaktioiden. SJS ja TEN kehittyvät nopeasti ja häviävät yleensä itsestään 3–4 viikon kuluessa, kun taas DRESS-oireet ovat yleensä pysyvämpiä. Vaikka DRESS-potilaiden limakalvovauriot saattavat olla tarpeen erottaa SJS:stä tai TEN:stä, DRESS:n suun limakalvovauriot ovat yleensä lieviä ja vähemmän vuotavia. DRESS:lle ominainen huomattava ihoödeema voi johtaa katatonisiin sekundaarisiin rakkuloihin ja eroosioon, kun taas SJS:lle ja TEN:lle on ominaista koko epidermaalisen kerroksen kuoriutuminen ja sivuttaisjännitys, usein Nikolskyn oireiden ilmaantuminen. Sitä vastoin AGEP ilmenee yleensä tunteja tai päiviä lääkkeelle altistumisen jälkeen ja häviää nopeasti 1–2 viikon kuluessa. AGEP:n ihottuma on kaareva ja koostuu yleistyneistä märkärakkuloista, jotka eivät rajoitu karvatuppeihin, mikä eroaa jonkin verran DRESS:n ominaisuuksista.
Prospektiivinen tutkimus osoitti, että 6,8 prosentilla DRESS-potilaista oli sekä SJS:n, TEN:n että AGEP:n piirteitä, ja näistä 2,5 prosentilla katsottiin olevan päällekkäisiä vakavia ihoreaktioita. RegiSCAR-validointikriteerien käyttö auttaa tunnistamaan nämä tilat tarkasti.
Lisäksi yleisiä tuhkarokon kaltaisia lääkeihottumia ilmenee yleensä 1–2 viikon kuluessa lääkkeelle altistumisesta (uudelleenaltistus on nopeampaa), mutta toisin kuin DRESS-oireyhtymässä, näihin ihottumiin ei yleensä liity kohonneita transaminaasiarvoja, lisääntynyttä eosinofiliaa tai pitkittynyttä toipumisaikaa oireista. DRESS on myös erotettava muista sairausalueista, kuten hemofagosyyttisestä lymfohistiosytoosista, vaskulaarisesta immunoblastisesta T-solulymfoomasta ja akuutista käänteishyljintäreaktiosta.
DRESS-oireyhtymän hoidosta ei ole kehitetty asiantuntijoiden konsensusta tai hoitosuosituksia; olemassa olevat hoitosuositukset perustuvat havainnointitietoihin ja asiantuntijalausuntoihin. Myöskään vertailevia tutkimuksia hoito-ohjeiden saamiseksi ei ole, joten hoitomenetelmät eivät ole yhtenäisiä.
Selkeä sairauksia aiheuttava lääkehoito
Ensimmäinen ja kriittisin vaihe DRESS-oireyhtymässä on tunnistaa ja lopettaa todennäköisin sairauden aiheuttaja. Yksityiskohtaisten lääkehoitolistojen laatiminen potilaille voi auttaa tässä prosessissa. Lääkehoitolistojen avulla lääkärit voivat systemaattisesti dokumentoida kaikki mahdolliset sairauksia aiheuttavat lääkkeet ja analysoida lääkealtistuksen ja ihottuman, eosinofilian ja elinten vaurioitumisen välistä ajallista yhteyttä. Näiden tietojen avulla lääkärit voivat seuloa pois lääkkeen, joka todennäköisimmin laukaisee DRESS-oireyhtymän, ja lopettaa sen käytön ajoissa. Lisäksi lääkärit voivat myös käyttää algoritmeja, joita käytetään lääkkeen syy-yhteyden määrittämiseen muiden vakavien ihoreaktioiden yhteydessä.
Lääkitys – glukokortikoidit
Systeemiset glukokortikoidit ovat ensisijainen keino DRESS-oireyhtymän remission aikaansaamiseksi ja uusiutumisen hoitamiseksi. Vaikka tavanomainen aloitusannos on 0,5–1 mg/vrk/kg päivässä (mitattuna prednisoniakvivalentteina), kliinisiä tutkimuksia, joissa arvioitaisiin kortikosteroidien tehoa DRESS-oireyhtymässä, sekä tutkimuksia eri annostuksista ja hoito-ohjelmista ei ole tehty. Glukokortikoidiannosta ei pidä pienentää mielivaltaisesti, ennen kuin havaitaan selkeitä kliinisiä parannuksia, kuten ihottuman ja eosinofiilisen penian vähenemistä sekä elinten toiminnan palautumista. Uusiutumisriskin vähentämiseksi on suositeltavaa pienentää glukokortikoidiannosta asteittain 6–12 viikon aikana. Jos vakioannos ei tehoa, voidaan harkita ”sokki”-glukokortikoidihoitoa, 250 mg päivässä (tai vastaava) 3 päivän ajan, minkä jälkeen annosta pienennetään asteittain.
Lievää DRESS-oireyhtymää sairastaville potilaille erittäin tehokkaat paikallisesti käytettävät kortikosteroidit voivat olla tehokas hoitovaihtoehto. Esimerkiksi Uhara ym. raportoivat, että 10 DRESS-potilasta toipui onnistuneesti ilman systeemisiä glukokortikoideja. Koska ei kuitenkaan ole selvää, ketkä potilaat voivat turvallisesti välttää systeemistä hoitoa, paikallisesti käytettävien hoitojen laajamittaista käyttöä ei suositella vaihtoehtona.
Vältä glukokortikoidihoitoa ja kohdennettua terapiaa
DRESS-potilaille, erityisesti niille, joilla on suuri riski saada komplikaatioita (kuten infektioita) suurten kortikosteroidiannosten käytöstä, voidaan harkita kortikosteroidien välttämishoitoja. Vaikka on raportoitu, että laskimonsisäinen immunoglobuliini (IVIG) voi olla tehokas joissakin tapauksissa, avoin tutkimus on osoittanut, että hoitoon liittyy suuri haittavaikutusten, erityisesti tromboembolian, riski, minkä vuoksi monet potilaat lopulta siirtyvät systeemiseen glukokortikoidihoitoon. IVIG:n mahdollinen teho voi liittyä sen vasta-aineita poistavaan vaikutukseen, joka auttaa estämään virusinfektiota tai viruksen uudelleenaktivoitumista. Suurten IVIG-annosten vuoksi se ei kuitenkaan välttämättä sovi potilaille, joilla on kongestiivinen sydämen vajaatoiminta, munuaisten vajaatoiminta tai maksan vajaatoiminta.
Muita hoitovaihtoehtoja ovat mykofenolaatti, siklosporiini ja syklofosfamidi. Estämällä T-solujen aktivaatiota siklosporiini estää sytokiinien, kuten interleukiini-5:n, geenitranskriptiota, mikä vähentää eosinofiilien rekrytointia ja lääkespesifistä T-solujen aktivaatiota. Tutkimus, johon osallistui viisi siklosporiinilla hoidettua potilasta ja 21 systeemisillä glukokortikoideilla hoidettua potilasta, osoitti, että siklosporiinin käyttö liittyi taudin etenemisen hitaampaan nopeuteen, kliinisten ja laboratoriotulosten paranemiseen sekä lyhyempiin sairaalahoitoihin. Siklosporiinia ei kuitenkaan tällä hetkellä pidetä ensisijaisena hoitona DRESS-oireyhtymässä. Atsatiopriinia ja mykofenolaattia käytetään pääasiassa ylläpitohoitoon induktiohoidon sijaan.
Monoklonaalisia vasta-aineita on käytetty DRESS-oireyhtymän hoitoon. Näitä ovat mepolitsumabi, ralitsumabi ja benatsumabi, jotka estävät interleukiini-5:n ja sen reseptoriakselin toimintaa, Janus-kinaasin estäjät (kuten tofasitinibi) ja anti-CD20-monoklonaaliset vasta-aineet (kuten rituksimabi). Näistä hoitomuodoista interleukiini-5-lääkkeitä pidetään helpommin saatavilla olevana, tehokkaampana ja turvallisempana induktiohoitona. Tehomekanismi voi liittyä interleukiini-5-tasojen varhaiseen nousuun DRESS-oireyhtymässä, jonka yleensä indusoivat lääkespesifiset T-solut. Interleukiini-5 on eosinofiilien pääasiallinen säätelijä ja vastaa niiden kasvusta, erilaistumisesta, rekrytoinnista, aktivoitumisesta ja selviytymisestä. Interleukiini-5-lääkkeitä käytetään yleisesti potilaiden hoitoon, joilla on edelleen eosinofiliaa tai elinten toimintahäiriöitä systeemisten glukokortikoidien käytön jälkeen.
Hoidon kesto
DRESS-oireyhtymän hoidon on oltava erittäin yksilöllistä ja sitä on mukautettava dynaamisesti taudin etenemisen ja hoitovasteen mukaan. DRESS-potilaat tarvitsevat tyypillisesti sairaalahoitoa, ja noin neljännes näistä tapauksista vaatii tehohoitoa. Sairaalahoidon aikana potilaan oireita arvioidaan päivittäin, suoritetaan kattava lääkärintarkastus ja laboratorioarvoja seurataan säännöllisesti elinten osallisuuden ja eosinofiilien muutosten arvioimiseksi.
Kotiutuksen jälkeen tarvitaan edelleen viikoittainen seurantatutkimus tilan muutosten seuraamiseksi ja hoitosuunnitelman ajankohdan muuttamiseksi. Retkahdus voi tapahtua spontaanisti glukokortikoidiannoksen pienentämisen aikana tai remission jälkeen, ja se voi ilmetä yksittäisenä oireena tai paikallisena elinvauriona, joten potilaita on seurattava pitkäaikaisesti ja kattavasti.
Julkaisun aika: 14.12.2024